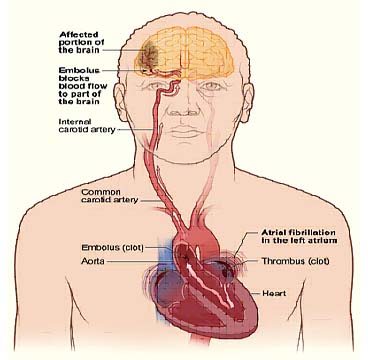
مغز ارگانی بسیار حساس به کاهش جریان خون و اکسیژن است، قطع کامل جریان خون در یک منطقه از مغزظرف 4 تا 10 دقیقه سبب مرگ بافتی خواهد شد. افت جریان خون به کمتر از 16 تا 18 میلی لیتر در دقیقه به ازاء هر 100 گرم بافت مغز نیز می تواند ظرف یک ساعت منجر به مرگ سلولی شود. سکته مغزی (CVA یا Stroke) به بروز حاد نقائص عصبی که بیش از 24 ساعت طول بکشند و ناشی از ضایعه مغز در اثر اختلال جریان خون آن باشند، اطلاق می شود.
اختلال جریان خون مغز دو مکانیزم می تواند داشته باشد : شایعترین نوع در اثر کاهش خونرسانی است (سکته ایسکمیک) و در موارد کمتری نیز پارگی عروق و خونریزی در داخل بافت مغز (سکته هموراژیک)علت بیماریست. این بیماری شایعترین علت ناتوانی جسمی و سومین علت مرگ در سراسر جهان محسوب میشود بطوریکه تنها در کشور ایالات متحده آمریکا سالانه بیش از 700 هزار مورد از این بیماری بروز می کند.
متاسفانه در كشور ما نيز شيوع سكته مغزي فراوان است و در جمعيت جوان كشور نيز بروز مي كند.داشتن يك برنامه توانبخشي صحيح براي بهبود اين بيماري ضروري است .
 علائم سکته مغزی
علائم سکته مغزی
1- سنگینی ناگهانی در اندام یا کرختی و ناتوانی در کنترل عضلات و ضعف یا فلج یک طرفه بدن
2- کاهش هوشیاری و یا اختلال شدید حسی یک طرفه
3- اختلال ناگهانی تکلم و یا درک
4- بروز سردرد ناگهانی و شدید و گیجی
5- اختلالات بینایی
6- بیاختیاری مدفوع یا ادرار با مشاهده هریک از علائم فوق با حفظ خونسردی و پرهیز از هرگونه اقدام درمانی خودسرانه (بویژه استفاده از داروهای ضد فشارخون یا داروهای قلبی)بیمار را به نزدیکترین مرکز درمانی انتقال دهید. پیشگیری
از آنجایی که نوع کاهش خونرسانی (سکته ایسکمیک)شایعترین علت بیماری سکته مغزی محسوب می شود پرهیز از عوامل زمینه ساز انسداد مجرای عروق، بهترین روش پیشگیری از یبماریست.
مهمترین عوامل عبارتند از :
1- فشار خون بالا (شایعترین و مهمترین عامل)
2- چربی خون بالا
3- قند خون بالا
4- مصرف سیگار و الکل
5- بیماریهای لخته ساز قلبی بویژه اختلالات دریچه ای و ریتم نامنظم ضربان قلب
6- عوامل با شیوع کمتر مانند کم تحرکی، قرصهای ضد بارداری خوراکی و غلظت زیاد خون با نگاهی اجمالی به موارد فوق می توان نتیجه گرفت که بسیاری از موارد بروز این بیماری ناتوان کننده و مرگبار با کنترل یا پرهیز از عوامل خطر به راحتی قابل پیشگیری خواهند بود.
 درمان
درمان
به طور کلی درمان بیماری سکته مغزی شامل دو مرحله است:
1- فاز حاد(بلافاصله تا چندین روزپس از بروز بیماری)
2- فاز تحت حاد و مزمن(پس از هفته اول تاچندین ماه پس از بروز بیماری) در فاز حاد پس از بررسی های اولیه و مشخص نمودن نوع سکته و عوامل خطرزا، درمان ها معمولا” شامل پایدار نمودن وضعیت بالینی بیمار، استفاده از داروهای حل کننده لخته مانند rt-PA در موارد انتخابی، کاهش تورم بافت مغز در صورت وجود، تجویز داروهای ضد انعقاد یا ضد پلاکت، استفاده از داروهای محافظت کننده سلولی، انجام جراحی و رفع عوامل خطرزاری بیماری خواهد بود. لازم به ذکر است که در صورت پایدار بودن وضعیت بیمار، توانبخشی بیماران باید در این فاز و حتی در بیمارستان شروع شود، چرا که شروع هرچه سریعتر توانبخشی با میزان و سرعت بالاتر بهبودی در آینده همراه خواهد بود. در فاز تحت حاد و مزمن محور درمانها بر توانبخشی صحیح بیمار به منظور افزایش توانایی های جسمی و پیشگیری از بروز تدریجی هوارض جدی و ناتوان کننده در بیمار و در نتیجه کاهش موارد مرگ و میر در آینده، استوار است. در این دوره توجه به اصلاح الگوی زندگی و عوامل خطرزای بیماری نیز به منظور پیشگیری از بروز سکته های مجدد باید مد نظر قرار گیرد. چه کسانی بعد از سکته زنده می مانند؟ با وجود اینکه سکته شدید باعث اختلال در حرکت و حتی کاهش هوشیاری میشود، اما محققان دریافتند که برخی از این بیماران هنوز قادر به انداختن پاهای خود روی یکدیگر هستند که این کار، آسان به نظر نمیرسد.
بیمارانی که پس از بروز سکته قادرند پاهای خود را به صورت ضربدری روی هم قرار دهند از سلامت بیشتری برخوردار بوده ومیزان مرگ و میر در آنها کمتر است. به گزارش مشرق، «برند فدرسون» استاد پزشکی دانشگاه مونیخ آلمان به همراه همکارانش میگوید، افرادی که پس از سکته مغزی شدید قادر به قرار دادن پاهای خود به صورت ضربدری هستند، امید به بهبودی در آنها بیشتر است. فدرسون اعلام کرد، افرادی که در 15 روز اول بعد از بروز سکته شدید قادر به گذاشتن پاهای خود به حالت ضربدری هستند، احتمال بیشتری دارد که در زندگی روزمره خود استقلال داشته و کمتر دچار مشکلات عصبی شوند. مطالعات نشان داد که میزان مرگ و میر در این افراد هم پایینتر است. با وجود اینکه سکته شدید باعث اختلال در حرکت و حتی کاهش هوشیاری میشود، اما محققان دریافتند که برخی از این بیماران هنوز قادر به انداختن پاهای خود روی یکدیگر هستند که این کار، آسان به نظر نمیرسد. این مطالعه بر روی 68 بیمار که دچار سکته شدید شده و نیاز به درمان و مراقبتهای ویژه از جمله تهویه داشتند صورت گرفت. در این مطالعه، دو گروه 34 نفره تشکیل شد، یک گروه می توانستند پاهایشان را روی هم بیندازند و گروه دیگر قادر به این کار نبودند. این مطالعه به مدت یکسال روی بیماران صورت گرفت. مطالعه نشان داد که میزان مرگ و میر در گروه اول که قادر به گذاشتن پاهای خود به صورت ضربدری بودند یک نفر یا 9 درصد بود این درحالی است که این میزان در گروه دوم که قادر به این کار نبودند حدود 18 نفر یا 53 درصد بود. همچنین گروه اول با مشکلات عصبی کمتری در زمان ترخیص از بیمارستان روبرو بودند. تازه ها درباره سکته مغزی 1) داروی ماینوسیکلین ( Minocycline ) می تواند عوارض سکته مغزی حاد را کاهش دهد : محققان در تحقیقاتی که بر روی 152 بیمار سکته مغزی زن و مرد انجام دادند به این نتیجه رسیدند که مصرف داروی ماینوسیکلین ( یک نوع آنتی بیوتیک ) در طی 6 تا 24 ساعت پس از وقوع سکته مغزی می تواند سبب بهبود قابل توجه پیش آگهی بیماران شده و پس از گذشت 3 ماه از بیماری با میزان کمتری ازناتوانی همراه داشته اند. داروی ماینوسیکلین در سایر تحقیقات نیز اثرات محافظت کننده (Neuroprotective) در بیماریهای عصبی مانند ALS ، MS و پارکینسون را در مدل های حیوانی قابل توجهی از خود نشان داده است. 2) استفاده از سلولهای بنیادی ( Stem cell ) به عنوان درمان سکته مغزی و ضربه های مغزی در آینده نزدیک :
3) تزیق پروتئین TGF-آلفا می تواند سبب بهبود عملکرد حرکتی بیماران پس از سکته مغزی شود: بیمارانی که دچار نقائص حرکتی پس از سکته مغزی هستند ، ممکن است با استفاده از پروتئین TGF-آلفا ( فاکتور رشد تغییر یابنده آلفا ) که به طور طبیعی در بخشهای ترمیم یافته مغز آسیب دیده ظاهر می شود بر نقائص حرکتی ایجاد شده غلبه نمایند. در تحقیقاتی که در مدلهای حیوانی دچار سکته صورت گرفته است تزریق این پروتئین به مغز سبب شد تا 99 درصد از نقائص حرکتی بوجود آمده پس از سکته مغزی بهبود یابد. تجویز TGF-آلفا از طریق بینی هم سبب کاهش عوارض جسمی تا 70 درصد گردید. نتایج فوق امیدهای تازه هی را پیش روی بیماران و محققین برای درمان تقریبا کامل عوارض جسمی ایجاد شده قرار داده است. 4) استفاده از پادتن ضد Nogo-A می تواند به بهبود عملکرد در سکته های مغزی مزمن بیانجامد : پس از شناخت پروتیئنی در مغز به نام Nogo-A که از رشد مجدد نورون های مغز جلوگیری کند دانشمندان با تجویز پادتن این پروتیئن به مدلهای حیوانی که دچار سکته مغزی ( با انجام جراحی ) شده هند متوجه شدند که در این گروه از حیوانات به تدریج رشد مجدد اکسونهای قشر مغز و نتیجتا بهبود قابل توجه عملکرد اندامهای فلج بویژه پس از 3 هفته از وقوع بیماری حتی در مواردی که مدت طولانی از بروز سکته مغزی گذشته است ( موارد مزمن ) قابل مشاهده است.
اطلاعات دارویی مورد نیاز شما Warfarin
وارفارين يک داروي ضد انعقاد است که جهت پيشگيري از ايجاد لخته در عروق تجويز مي شود. اين دارو به طور وسيعي در بيماران در معرض خطر تشکيل لخته مانند بيماران قلبي دچار اختلال ضربان قلب (بويژه نوع AF)، اختلالات دريچهها و يا دارندگان دريچههاي مصنوعي و بيماران مستعد لخته سازي در عروق اندامها (DVT) مصرف مي شود. * اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : معمولاً يک بار در روز و در زمان مشابه در هر روز مصرف مي شود.
دوزاژ : ميزان دوزاژ بر اساس دستور پزشک و بر اساس آزمايش INR (و يا PT) تعيين و معمولاً بين 2 تا 10 ميلي گرم در روز مصرف مي شود.
شروع و طول مدت اثر : اثر دارو ظرف 48-24 ساعت شروع مي شود و طول مدت اثر دارو 2 تا 3 روز است. * عوارض احتمالي
1- خونريزي و کبودي 2- درد شکم/ اسهال (ناشايع)
3- تب (ناشايع) 4- بثورات پوستي (ناشايع)
5- يرقان (ناشايع) 6- ريزش مو (ناشايع) * توجهات ويژه و موارد احتياط
• درصورت بروز خونريزي (از مخاط بيني، لثهها ، تورم مفاصل و يا کبوديهاي بسيار وسيع) سريعاً با پزشک خود مشورت کنيد.
• درصورت فراموش کردن مصرف به موقع به محض به ياد آوردن دارو را مصرف کنيد، دوز بعدي را بر اساس برنامۀ قبلي ادامه دهيد.
• اگر دچار بيماريهاي کبدي مزمن، فشار خون بالا، زخم معده، استعداد به خونريزيهاي طولاني هستيد و يا داروهاي ديگري هم مصرف مي کنيد قبل از مصرف موارد را به پزشک خود اطلاع دهيد.
• دارو در حاملگي و دوران شيردهي معمولاً تجويز نمي شود.
• در جراحيها و يا پروسههاي دندانپزشکي ممکن است دارو موقتاً نياز به قطع داشته باشد، با پزشک يا دندانپزشک خود مشورت کنيد.
• دوزاژ مثانه در اين بيماران بايد با احتياط و به آرامي انجام شود. * تداخلات
برخي داروها مي توانند بر عملکرد دارو تأثير گذاشته و اثر آن را کم يا زياد کنند. مهمترين اين داروها عبارتند از: آسپيرين، داروهاي ضد تشنج، قرصهاي خوراکي ضد بارداري، داروهاي ضد درد و ضد التهاب غير استروئيدي (مانند بروفن، ديکلوفناک، ايندومتاسين، ناپروکسن و مفناميک اسيد)، سايمتيدين، برخي داروهاي ضد ديابت، برخي آنتي بيوتيک ها، داروهاي ضد يبوست و ادرارآور و مصرف الکل. Clopidogrel (Plavix/Osvix)
اين دارو مانند آسپيرين از دستۀ داروهاي ضد پلاکت است و جهت پيشگيري از تشکيل لخته در عروق تجويز مي شود. کلوپيدوگرل در برخي از بيماريها و نيز در کساني که امکان مصرف آسپيرين را ندارند بر اين دارو ارجحيت دارد. * اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : روزانه يک بار.
دوزاژ : 75 ميلي گرم روزانه.
شروع و طول مدت اثر : اثر دارو ظرف يک ساعت شروع و به مدت 24 ساعت تأثير دارد. * عوارض احتمالي
1- کبودي/ خونريزي از مخاطات (شايع) 2- خونريزي/ زخم معده (ناشايع)
3- خونريزي از ادرار (ناشايع) 4- تهوع/ استفراغ (ناشايع)
5- درد شکم/ استفراغ (ناشايع) 6- سردرد/ سرگيجه (ناشايع)
7- گلو درد (ناشايع) 8- بثورات پوستي/ خارش (ناشايع) * توجهات ويژه و موارد احتياط
• درصورت فراموش کردن مصرف، به محض به خاطر آوردن دارو را مصرف کنيد ولي اگر تا دوز بعدي کمتر از 4 ساعت زمان داشتيد، دارو را مصرف کرده ولي دوز بعدي را نخوريد.
• درصورتيکه دچار بيماريهاي کبد يا کليه، زخم معده هستيد و يا داروهاي ديگري هم مصرف مي کنيد پزشک خود را در جريان قرار دهيد.
• بي ضرر بودن دارو در حاملگي يا شيردهي کاملاً ثابت نشده، در اين موارد با پزشک خود مشورت کنيد.
• درصورت نياز به جراحي ممکن است دارو از يک هفته قبل نياز به قطع شدن داشته باشد. با پزشک يا دندانپزشک خود مشورت کنيد.
• دارو جهت اطفال توصيه نمي شود. * تداخلات
مصرف همزمان آسپيرين و ساير داروهاي ضد التهاب غير استروئيدي (مانند ديکلوفناک، ايبوپروفن، ناپروکسن، ايندومتاسين و مفناميک اسيد). با کلوپيدوگرل احتمال بروز خونريزيهاي گوارشي را افزايش مي دهد. Dipyridamol
اين دارو در اواخر دهۀ 70 ميلادي به عنوان يک داروي قلبي و افزايش دهندۀ ظرفيت فعاليت در اين بيماران ارائه شد ولي امروزه از خواص ضد پلاکتي اين دارو جهت کاهش احتمال ايجاد لخته در عروق بيشتر استفاده مي شود.
اين دارو معمولاً به همراه ساير داروها مثل آسپيرين يا وارفارين تجويز مي شود و به تنهايي تأثير بسيار کمي دارد. * اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : دارو 3 تا 4 بار در روز، يک ساعت قبل از وعدههاي غذا مصرف مي شود.
دوزاژ : بر اساس علت تجويز از 150 تا 400 ميلي گرم در روز.
شروع و طول مدت اثر : اثر دارو ظرف يک ساعت از مصرف شروع مي شود و طول مدت اثر آن در حدود 8 ساعت مي باشد. * عوارض احتمالي
1- ناراحتي گوارشي/ تهوع (شايع) 2- سردرد (شايع)
3- سرگيجه (شايع) 4- اسهال (ناشايع)
5- بثورات پوستي (ناشايع) * توجهات ويژه و موارد احتياط
• درصورت فراموش کردن مصرف، به محض به خاطر آوردن دارو را مصرف کنيد ولي اگر تا زمان دوز بعدي کمتر از 2 ساعت زمان مانده، دارو را مصرف کنيد ولي دوز بعدي را حذف نمائيد.
• اگر دچار کاهش فشار خون، ميگرن، درد قلبي، سکته قلبي اخير هستيد و يا داروهاي ديگري هم مصرف مي کنيد پيش از مصرف، پزشک خود را در جريان قرار دهيد.
• بي ضرر بودن دارو در حاملگي و شيردهي ثابت نشده. در اين موارد با پزشک خود مشورت کنيد.
• در فعاليتهاي حساس و رانندگي مراقب برخي عوارض مانند گيجي و سردرد ناشي از مصرف دارو باشيد. * تداخلات
ديپيريدامول تأثير ساير داروهاي ضد انعقاد و در نتيجه استعداد به خونريزي را افزايش مي دهد. اين دارو همچنين به همراه داروهاي ضد فشار خون مانند آتنرلول، پروپرانولول مي تواند سبب کاهش شديد ضربان قلب شود.
داروهاي ضد اسيد معده مي توانند سبب کاهش اثر ديپيريدامول شوند. Aspirin
آسپيرين با بيش از 80 سال سابقۀ مصرف در واقع يک ضد درد و ضد التهاب و تببر است که در دوزهاي پايين از تشکيل لخته در عروق پيشگيري مي کند.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : براي کاهش درد و تب هر 6-4 ساعت بين 300 تا 900 ميلي گرم و جهت پيشگيري از تشکيل لخته روزانه 75 تا 300 ميلي گرم، بهتر است بلافاصله پس از غذا مصرف شود.
شروع و طول مدت اثر : شروع اثر بين 30 تا 60 دقيقه بعد از مصرف و طول مدت عملکرد تا 12 ساعت.
* عوارض احتمالي
1- سوء هاضمه/ ناراحتي گوارشي (شايع) 2- تهوع (شايع)
3- بثورات پوستي (ناشايع) 4- تنگي نفس (ناشايع)
5- وزوز و صداهاي زنگ در گوش (ناشايع) 6- خونريزي گوارشي (ناشايع)
7- اختلالات کبدي قابل برگشت (ناشايع)
* توجهات ويژه و موارد احتياط
• اگر مصرف به موقع دارو را فراموش کرديد هر چه سريعتر دارو را مصرف کنيد و اگر تا زمان دوز بعدي کمتر از 2 ساعت باقي مانده، دارو را استفاده کرده و دوز بعدي را حذف کنيد.
• اگر دچار بيماريهاي مزمن کبدي – کليوي، آسم، آلرژي به آسپيرين و يا زخم معده هستيد و يا داروهاي ديگري هم استفاده مي کنيد، قبل از مصرف پزشک خود را در جريان بگذاريد.
• بهتر است دارو در حاملگي و شيردهي مصرف نشود.
• مصرف دارو بدون تجويز پزشک در افراد زير 16 سال توصيه نمي شود. (خطر سندرم Reye’s).
* تداخلات
• مصرف همزمان با داروهاي ضد اسيد معده مي تواند اثرات آسپيرين را کاهش دهد.
• مصرف همزمان با کورتونها، الکل و هپارين و داروهاي ضد التهاب غير استروئيدي (مثل ديکلوفناک، ايبوپروفن، ايندومتاسين و ناپروکسن) احتمال بروز زخمهاي گوارشي را افزايش مي دهد.
• آسپيرين مي تواند سبب افزايش عوارض سمّي داروي سديم والپروات (ضد تشنج) شود.
• مصرف آسپيرين، همراه داروهاي ضد ديابت خوراکي، احتمال کاهش شديد قند خون در اثر داروي ديابت را افزايش مي دهد. Citicolin
اين دارو به دسته اي از داروهاي ضد افسردگي تعلق دارد که به مهار کنندههاي بازجذب سروتونين (SSRIs) معروفند. داروهاي متعلق به اين گروه نسبت به داروهاي ضد افسردگي قديمي تر، کمتر خواب آلودگي ايجاد مي کنند.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : روزانه يک بار ترجيحاً هنگام صبح.
دوزاژ : 20 تا 80 ميلي گرم روزانه.
شروع و طول مدت اثر : برخي اثرات درماني دارو پس از دو هفته بروز خواهند نمود ولي براي مشاهدۀ حداکثر اثر درماني بايد حدقل 4 هفته يا بيشتر مصرف شود. طول دوره درمان معمولاً بيشتر از اين ميزان است. طول مدت اثرات درماني مي تواند تا 6 هفته پس از مصرف طولاني مدت مشاهده شود.
* عوارض احتمالي
1- ناراحتي گوارشي (شايع) 2- سردرد و عصبي شدن (شايع)
3- کاهش خواب و کاهش اشتها (شايع) 4- کاهش ميل جنسي (ناشايع)
5- خواب آلودگي (ناشايع) 6- بثورات پوستي (ناشايع)
* توجهات ويژه و موارد احتياط
• درصورت فراموش کردن مصرف به موقع، به محض به خاطر آوردن دارو را مصرف کنيد. اگر تا زمان مصرف دوز بعدي کمتر از 8 ساعت باقي مانده دارو را مصرف کرده ولي دوز بعدي را حذف کنيد.
• هرگز دارو را به صورت سرخود قطع نکنيد، قطع دارو بايد با مشورت پزشک و به صورت تدريجي صورت گيرد.
• در صورتي که دچار بيماريهاي مزمن کليوي، کبدي، قلبي، تشنج و يا ديابت هستيد و اگر همزمان داروهاي ديگري نيز مصرف مي کنيد، قبلاً پزشک خود را مطلع کنيد.
• بي خطر بودن دارو در حاملگي و شيردهي ثابت نشده و مصرف با احتياط دراين موارد توصيه مي شود.
• به دليل احتمال ايجاد خواب آلودگي به هنگام رانندگي يا انجام کارهاي حساس، بسيار احتياط نمائيد.
* تداخلات
• مصرف همزمان دارو با داروهاي خواب آور و آرامبخش مي تواند سبب افزايش اثرات ناخواستۀ دارو شود.
• استفاده همزمان داروهاي ضد فشار خوب بتابلوکر (مانند پروپرانولول، متوپرولول و آتنولول) مي تواند اثرات منفي اين دارو بر روي سيستم قلب و عروق را افزايش دهد.
• اين داروها مي توانند اثر ضد انعقادي وارفارين را افزايش دهند.
• فلوگزتين مي تواند سطح خوني ليتيوم (Lithium) و اثرات سمّي آن را افزايش دهد.
• مصرف همزمان فلوگزتين با داروهاي ضد افسردگي موسوم به MAOIs (مانند فنلزين، ترانيل سپرومين بجز مکلوبمايد) مي تواند سبب بروز عوارض دارويي جدي و خطرناک شود.
• مصرف همزمان با ترفنادين مي تواند سبب بروز عوارض منفي قلبي شود. این دارو از دسته داروهای محرک مغزومحافظ عصبی (neuroprotective) محسوب میشود که سبب افزایش عملکرد واسطه های مهم بین اعصاب مثل استیل کولین و دوپامین میگردد.
سیتی کولین میتواند سبب بهبود تمرکز و حافظه شده و همچنین اثرات مثبتی بر یکپارچگی و عملکرد شبکه عصبی در مغز دارد به همین دلیل در بیماریهائی مانند آلزایمر، پارکینسون، سکته مغزی و صدمات تروماتیک مغز قابل تجویز است، در حیوانات به ویژه در همراهی با حل کننده های لخته (مثلr-TPA ) سبب کاهش وسعت اندازه آسیب در اثر سکته مغزی شده است. اطلاعات کلی برای مصرف کنندگان
• نحوه مصرف :
- خوراکی (در ایران نایاب است) 2000-1000 میلی گرم در روز
در سکته مغزی حاد: 200-500 میلی گرم در روز از روز دوم پس از سکته
در سکته مغزی مزمن (پس از 6 ماه) : 600 میلی گرم در روز
- عضلانی یا وریدی :
در مرحله حاد : 750-500 میلی گرم به صورت وریدی در روز
در مرحله تحت حاد و مزمن : 500-250 میلی گرم (عضلانی) در روز • شروع و طول مدت اثر :
حداکثر اثر یکساعت و 24 ساعت پس از مصرف (خوراکی) مشاهده میشود. • عوارض احتمالی:
به طور کلی دارویCiticolin، بسیار کم عارضه است ولی شایعترین عوارض مشاهده شده عبارتند از:
1. اختلال گوارشی (تهوع، درد شکم و اسهال).2 افزایش (و یا کاهش) ضربان قلب.3 کاهش فشار خون 4.تاری دید .5 سردرد گذرا.6 عوارض گوارشی • توجهات ویژه و موارد احتیاط:
این دارو در حاملگی توصیه نمیشود. در صورت بروز عوارض ذکر شده با پزشک خود مشورت نمائید.
• تداخلات:
تا کنون تداخل مهمی با سیتی کولین گزارش نشده است. Piracetam (nootropil) در دسته داروهای نوتروپیک (بهبود دهنده عملکردهای مغزی) قرار دارد که مشتقات یک واسطه عصبی مهم در مغز بنام میباشد. این دارو در سال 1964 در بلژیک تولید و به دنیا معرفی شد.
پیراستام میتواند سبب برخی از عملکرد های شناختی مانند حافظه و تمرکز ، تکلم و کاهش آسیب پذیری مغز در شرایط گوناگونی مثل کمبود اکسیژن (Hypoxia) و مقادیر بالای الکل شود.
به همین دلیل در شرایطی مانند اختلال تکلم پس از سکته مغزی ، تشنج و اختلالات شناختی و پرش های عضلانی (Myoclonus) و انواعی از سر گیجه تجویز میشود، این دارو به علاوه اثرات ضد لخته پذیری (Anti-Thrombotic) ثابت شده ای دارد.
• نحوه مصرف:
در موارد مختلف روش مصرف متفاوت است. دارو به صورت قرص (یا کپسول) و دوزاژ 800 میلی گرم و سوسپانسیون موجود است.
بهتر است قبل از وعده های غذا مصرف شود.
• مقدار مصرف:
معمولا 800 میلی گرم هر 8 ساعت توصیه میشود ولی با دوزهای بالاتر نیز قابل مصرف است.(تا 9600 میلی گرم در روز)
• عوارض احتمالی:
عوارض ناشی از پیراستام اغلب نا شایع و گذرا است ، شایعترین آنها عبارتند از :
1)اضطراب 2)کم خوابی 3)بی قراری و تحریک پذیری 4)سردرد 5)لرزش(Tremor) 6)عوارض گوارشی
• توجهات ویژه و موارد احتیاط:
این دارو در نارسائی کلیه با احتیاط تجویز می شود (دفع کلیوی)
• تداخلات:
مصرف همزمان این دارو با سایر داروهای محرک مغز و افزاینده حافظه احتمال اثرات نا خواسته این دارو را افزایش میدهد. Fluoxetine Citalopram
اين دارو از دستۀ داروهاي ضد افسردگي مهار کنندۀ بازجذب سروتونين (SSRIs) است (مانند فلوگزتين) با اين تفاوت که بهتر تحمل مي شود و عوارض گوارشي مانند تهوع، سوء هاضمه يا اسهال با ادامۀ درمان معمولاً از بين خواهند رفت. شروع اثرات درماني دارو نيز نسبت به فلوگزتين زودتر ديده مي شود.
براي ساير اطلاعات به داروي Fluoxetine مراجعه نماييد. Serteralin (Zoloft)
از دسته داروهاي ضد افسردگي مهارکنندۀ بازجذب سروتونين (SSRIs) است (مانند فلوگزتين).
دوزاژ : 50 تا 200 ميلي گرم در روز.
براي ساير اطلاعات به داروي Fluoxetine مراجعه نماييد. Levodopa-C (Sinemet ، Parkinsin ، Medopar)
اين دارو از دسته داروهاي ضد پارکينسون است که از دهه 60 ميلادي تحول بزرگي در درمان اين بيماري بوجود آورد. دارو علايم بيماري مانند لرزش و کندي حرکات را به طور قابل توجهي کاهش مي دهدل ولي در درمان روند بيماري زمينه اي تأثيري ندارد.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : دارو 3 تا 6 بار در روز همراه با شير يا غذا مصرف مي شود.
دوزاژ : در ابتدا 125 تا 500 ميلي گرم روزانه و بر حسب نياز افزاي تا حداکثر 8000 ميلي گرم در روز.
شروع و طول مدت اثر : شروع اثر دارو ظرف يک ساعت از مصرف و طول مدت تأثير آن 2 تا 12 ساعت است. رسيدن به حداکثر اثرات درماني مطلوب ممکن است تا 6 ماه پس از مصرف زمان لازم داشته باشد.
* عوارض احتمالي
1- عوارض گوارشي (تهوع، استفراغ و بي اشتهايي) (شايع)
2- حرکات غير طبيعي صورت يا اندامها (شايع)
3- بي قراري و احساس اضطراب (شايع) 4- تيره شدن ادرار (شايع)
5- سرگيجه و غش (نسبتاً شايع) 6- توهم و هذيان (ناشايع)
7- طپش قلب (ناشايع) 8- گرگرفتگي و تعريق بيش از حد (ناشايع)
* توجهات ويژه و موارد احتياط
• درصورت فراموش شدن مصرف به موقع، به محض يادآوري دارو را مصرف کنيد و اگر تا دوز بعدي کمتر از 2 ساعت زمان داريد، دارو را مصرف نموده ولي دوز بعدي را حذف نمائيد.
• مصرف همزمان غذاهاي پر پروتئين مي تواند سبب کاهش دارو شود.
• درصورتيکه مبتلا به بيماريهاي قلبي، کبدي، کليوي، پرکاري تيروئيد، گلوکوم (آب سياه چشم)، زخم معده، آسم، ديابت يا بيماريهاي جدي رواني هستيد و يا داروهاي ديگري نيز مصرف مي کنيد قبل از شروع دارو حتماً پزشک خود را مطلع نمائيد.
• بي ضرر بودن دارو در حاملگي و شيردهي کاملاً ثابت نشده، در اين موارد مصرف دارو توصيه نمي شود.
• در هنگام مصرف دارو از حرکات سريع بدن، رانندگي و يا کارهاي بسيار حساس حتي المقدور پرهيز کنيد.
• قطع خودسرانه مصرف دارو مي تواند سبب بدتر شدن بيماري زمينه اي شود. تنها درصورت بروز طپش شديد قلب دارو را قطع کرده و سريعاً با پزشک خود مشورت کنيد.
* تداخلات
• مصرف داروهاي ضد افسردگي از دسته MAOIs (مانند فلنزين، ترانيل سيپرومين) مي تواند سبب افزايش بسيار شديد فشار خون شود.
• لوودوپا با داروهاي ضد افسردگي سه حلقه اي (TCAs) مانند کلرديازپوکسايد، آميتريپتيلين، نورتريپتيلين و ايميپرامين، مي تواند تداخل داشته باشد.
• داروهاي ضد جنون، فنيتوئين و برخي داروهاي ضد آلزايمر مي توانند اثر درماني لوودوپا را کاهش دهند.
• در طي مصرف دارو اندازه گيري متناوب فشار داخل چشم و تستهاي کبدي – کليوي و قلبي توصيه مي شود. Phenytoin
اين دارو از دستۀ داروهاي ضد تشنج (ضد صرع) هيدانتوئيني است که در اوايل دهه 1930 ميلادي معرفي شد. به علاوه، از اين دارو در موارد ديگري نيز چون دردهاي عصبي، برخي اختلالات ضربان قلب و حتي ميگرن استفاده مي شود.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : بر حسب مورد مصرف از يک تا سه بار در روز (اغلب يکبار در روز) با غذا يا مقادير کافي آب مصرف مي شود.
دوزاژ : بر اساس علت تجويز از 200 تا 500 ميلي گرم در روز.
شروع و طول مدت اثر : اثر دارو از 5/1 تا 3 ساعت مصرف خوراکي شروع مي شود ولي حداکثر اثر ضد تشنجي دارو ممکن است تا يک هفته پس از شروع مصرف، بدست نيايد.
* عوارض احتمالي
1- سرگيجه و سردرد (شايع)
2- تهوع و استفراغ (شايع)
3- بي خوابي يا خواب آلودگي (نسبتاً شايع)
4- اختلال درتکلم (نسبتاً شايع)
5- پرموئي بدن (ناشايع)
6- تورم لثهها (ناشايع)
7- تب به همراه گلودرد و زخمهاي دهاني (ناشايع)
8- بثورات پوستي (ناشايع)
* توجهات ويژه و موارد احتياط
• با مصرف اين دارو کاهش اسيد فوليک و ويتامين D در بدن مشاهده مي شود. مقادير کافي از اين مواد را در برنامه غذايي خود قرار دهيد و يا از مکملهاي دارويي آنها استفاده کنيد.
• درصورت فراموش کردن مصرف به موقع، به محض به خاطر آوردن دارو را استفاده کنيد، قطع يا تأخير طولاني در مصرف دارو مي تواند سبب بروز حمله تشنج شود.
• دارو در حاملگي و شيردهي معمولاً تجويز نمي شود.
• درصورتيکه دچار بيماريهاي کليوي، کبدي، پورفيري و يا ديابت هستيد قبل از مصرف پزشک خود را مطلع سازيد.
• به هنگام مصرف از رانندگي و يا انجام کارهاي حساس تا حد امکان اجتناب کنيد. Valproate (Valproic Acid Depakene)
يک داروي ضد تشنج (ضد صرع) نسبتاً جديد است که جهت پيشگيري و درمان انواع مختلفي از صرع و برخي ديگر از بيماريها مانند اختلال خلق دو قطبي، ميگرن و دردهاي عصبي تجويز مي شود.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : روزانه يک تا سه بار پس از غذا مصرف مي شود.
دوزاژ : بر اساس مورد مصرف از 250 تا 5000 ميلي گرم در روز.
شروع و طول مدت اثر : اثر دارو ظرف 60 دقيقه از مصرف شروع و تا بيش از 12 ساعت طول مي کشد.
* عوارض احتمالي
1- ريزش موي موقتي (شايع) 2- افزايش وزن (شايع)
3- سوء هاضمه/ تهوع (نسبتاً شايع) 4- خواب آلودگي/ گيجي (نسبتاً شايع)
5- آسيب کبدي/ يرقان (ناشايع) 6- کاهش سلولهاي خوني (ناشايع)
* توجهات ويژه و موارد احتياط
• درصورت فراموش شدن مصرف به موقع، به محض به خاطر آوردن دارو را استفاده کنيد، ولي اگر تا دوز بعدي کمتر از 2 ساعت مانده دارو را مصرف کرده و دوز بعدي را حذف کنيد.
• درصورتيکه مبتلا به ديابت، بيماري مزمن کبدي يا کليوي و ديابت هستيد، پيش از مصرف پزشک خود را در جريان قرار دهيد.
• قطع خودسرانه دارو يا تأخير طولاني در مصرف مي تواند سبب بروز حملۀ تشنج شود.
• اين دراو معمولاً در حاملگي و يا شيردهي توصيه نمي شود.
• توصيه مي شود تا دارو با نوشابههاي کربناته و يا شير مصرف نشود.
• درصورت مصرف دارو از رانندگي يا انجام کارهاي بسيار حساس تا حد امکان پرهيز کنيد.
* تداخلات
• مصرف همزمان ساير داروهاي ضد صرع، مي تواند سطح خوني اين دارو را کاهش دهد.
• مصرف همزمان آسپيرين مي تواند اثرات والپروات را افزايش دهد.
• داروهاي ضد افسردگي، ضد جنون و برخي داروهاي ضد مالاريا مي توانند اثر دارو را کاهش دهند.
• سايمتيدين و اريترومايسين مي توانند اثرات والپروات را افزايش دهند.
• کلستيرامين (يک داروي کاهنده چربي خون) جذب و تأثير اين دارو را کاهش مي دهد. Baclofen (Lioresal)
اين دارو از دسته داروهاي شل کنندۀ عضلاني (Muscle relaxants) است که از طريق تأثير براي سيستم اعصاب مرکزي (مغز و نخاع) عمل مي کند. دارو جهت کاهش سفتي و گرفتگي عضلات در بيماريهاي مختلف مانند سکته مغزي، قطع نخاع، MS و کرامپهاي عضلاني تجويز مي شود و سبب بهبود عملکرد حرکتي و افزايش بازده درمانهاي توانبخشي مي گردد. Baclofen نسبت به ساير داروهاي اين دسته کمتر سبب کاهش قدرت عضلاني مي شود و عوارض بوجود آمده مانند گيجي و خواب آلودگي نيز معمولاً موقتي هستند.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : تا 3 بار در روز به همراه غذا يا شير.
دوزاژ : شروع از 15 ميلي گرم در روز و به تدريج افزايش بر حسب نياز تا حداکثر 100 ميلي گرم در روز.
شروع و طول مدت اثر : برخي از اثرات دارو ظرف 3-1 ساعت پس از مصرف ظاهر مي شوند ولي حداکثر اثرات درماني مطلوب ممکن است تا چند هفته پس از مصرف مشاهده نشوند. دارو تا حدود 8 ساعت پس از مصرف تأثير دارد.
* عوارض احتمالي
1- گيجي و خواب آلودگي (شايع) 2- تهوع (شايع)
3- خستگي پذيري عضلاني/ ضعف (شايع) 4- اختلالات ادراري (شايع)
5- يبوست/ اسهال (ناشايع) 6- سردرد (ناشايع)
7- بثورات پوستي (ناشايع)
* توجهات ويژه و موارد احتياط
• درصورت فراموش شدن مصرف به موقع، به محض به خاطر آوردن دارو را مصرف کنيد، اگر تا دوز بعدي کمتر از 2 ساعت زمان داريد، دارو را استفاده کرده ولي دوز بعدي را حذف کنيد.
• هرگز به طور خودسرانه دارو را قطع نکنيد، قطع ناگهاني دارو عوارضي به همراه خواهد داشت. جهت کاهش تدريجي دارو با پزشک خود مشورت کنيد.
• درصورتيکه دچار بيماريهاي کبدي، کليوي، اشکال در ادرار کردن، زخم معده، صرع و يا ديابت هستيد و يا داروهاي ديگري نيز مصرف مي کنيد، قبلاً پزشک خود را در جريان قرار دهيد.
• اين دارو در حاملگي و شيردهي مي تواند مضرباشد و در اين موارد معمولاً تجويز نمي شود.
• از رانندگي و انجام کارهاي حساس پس از مصرف دارو تا حد امکان پرهيز کنيد.
* تداخلات
• باکلوفن ممکن است سبب افزايش اثر داروهاي ضد فشار خون (و کاهش شديد فشار خون) شود.
• درصورت مصرف همزمان با داروهاي ضد پارکينسون احتمال بروز توهم و اختلالات شناختي افزايش مي يابد.
• استفادۀ همزمان از داروهاي خواب آور و آرامبخش مي تواند سبب افزايش گيجي و خواب آلودگي در بيمار شود.
• استفادۀ همزمان از داروهاي ضد اضطراب و ضد افسردگي مي تواند سبب ضعف عضلاني شديدتر در بيماران شود.
• اين دارو مي تواند سطح قند، AlkP و آنزيمهاي کبدي را بالاتر ببرد. Exelon (Rivastigmine)
ريوااستيگمين يک داروي ضد آنزيم کولين استراز است و به اين وسيله سبب افزايش استيل کولين در مغز (ناقل بين عصبي) و نتيجتاً افزايش سطح هوشياري، حافظه و شناخت مي گردد. اين دارو اساساً براي موارد خفيف تا متوسط دمانس (آلزايمر) به بازار آمد و امروزه براي ساير موارد دمانس (مانند سکته مغزي) نيز تجويز مي شود.
* اطلاعات کلي براي مصرف کنندگان
نحوه مصرف : دارو معمولاً دو بار در روز مصرف مي شود.
دوزاژ : شروع با 3 ميلي گرم روزانه و افزايش تا 12-6 ميلي گرم در روز.
شروع و طول مدت اثر : شروع اثر دارو بين 60-30 دقيقه و طول مدت اثر تا 12-9 ساعت از مصرف مشاهده مي شود.
دارو بايد در محيط خنک و خشک نگهداري شود.
* عوارض احتمالي
1- کاهش اشتها (شايع) 2- ناراحتي شکم/ تهوع (شايع)
3- بي قراري و گيجي (نسبتاً شايع) 4- احساس ضعف (شايع)
5- احساس خستگي/ تعريق زياد (شايع) 6- سردرد و کم خوابي (شايع)
7- تشنج (نادر)
* توجهات ويژه و موارد احتياط
• درصورت فراموش کردن مصرف به موقع، دارو را به محض يادآوري استفاده کنيد، اگر تا دوز بعدي کمتر از 4 ساعت زمان مانده، دارو را مصرف نموده ولي دوز بعدي را حذف کنيد.
• مقادير بسيار زياد دارو مي تواند سبب تهوع، استفراغ و اسهال شود. درصورت مشاهدۀ اين علايم با پزشک خود مشورت کنيد.
• درصورتيکه دچار بيماريهاي مزمن قلبي، کبدي، کليوي، گوارشي (زخم گوارشي) و تنفسي هستيد و يا داروهاي ديگري هم مصرف مي کنيد، قبل از مصرف پزشک خود را در جريان قرار دهيد.
• بي خطر بودن دارو در حاملگي ثابت نشده است، مصرف دارو در شيردهي نيز توصيه نمي شود.
• درصورت نياز به انجام اعمال جراحي و يا بيهوشي ممکن است قطع دارو لازم باشد، با پزشک خود مشورت کنيد.
* تداخلات
• داروهاي با خاصيت آنتي کولينرژيک (مانند داروي اعصاب و روان، برخي ضد افسردگي ها، کليدينيوم – سي، هيوسين و ديسيکلومين و…) مي توانند اثرات درماني را کاهش دهند.
• ريوااستيگمين مي تواند اثرات برخي شل کنندههاي عضلاني را افزايش و برخي را کاهش دهد.
مرکز تخصصی توانبخشی سکته مغزی تبسم

 دریافت صفحه با کد QR
دریافت صفحه با کد QR



